Každý pátý pár na světě se těší na narození dítěte. Odhaduje se, že v Polsku se problém neplodnosti týká více než milionu párů. Jejich jedinou šancí na otěhotnění a otěhotnění je často tzv umělá inseminace, tj. metoda in vitro.
Ročně něco přes 2 000 manželské páry v Polsku se rozhodnou podstoupit léčbu in vitro (oplodnění in vitro). Existuje pro to mnoho důvodů. Někdy se jedná o náboženské víry, protože katolická církev se staví proti používání technik asistované reprodukce. Často je to také nevědomost. Praktičtí lékaři, zejména v malých městech, neříkají svým pacientům, že i přes neplodnost mohou mít šanci mít dítě. Ti, kteří zůstali sami, se vzdají dětí nebo se začnou potulovat po 18 centrech, která takové postupy v Polsku provádějí. Nevědí, co je pro ně nejlepší, ztrácí čas, trpělivost a peníze. Nejčastěji se však páry nerozhodnou podstoupit umělé oplodnění z důvodu nedostatku finančních prostředků.
Léčba neplodnosti in vitro - na vaše vlastní náklady
WHO uznala neplodnost jako sociální nemoc. V mnoha evropských zemích jsou metody asistované reprodukce dotovány nebo plně hrazeny. V Polsku musíme téměř všechno platit z vlastní kapsy - za léky, testy, návštěvy a celou proceduru. To dává součet přibližně 9 tisíc. PLN, ale náklady jsou obvykle vyšší, protože první pokus je často neúspěšný. Postup se musí opakovat, někdy i několikrát. Platíte v soukromých a státních institucích, o něco méně v těch druhých.
Zoufalí budoucí rodiče si často berou půjčky, aby měli dítě. Cítí se státem podvedeni, protože platí daně, pojistné a na oplátku nedostanou nic. Rozzlobení lidé na internetovém fóru píšou, že jejich peníze pokrývají náklady na léčbu nemocí „na vlastní žádost“, jako je rakovina plic u silných kuřáků nebo rakovina jater u alkoholiků, a o jejich onemocnění se nikdo bez viny nestará.
Odkud pochází neplodnost
Neplodnost je definována jako situace, kdy pár má nechráněný pohlavní styk dvakrát nebo třikrát týdně, a přesto žena do roku neotěhotní. Lékaři odhadují, že přibližně 30 procent. příčiny problémů s plodností leží na ženě a totéž na muži. Asi za 30 procent. případy jsou považovány za manželskou neplodnost („chyba“ spočívá na obou stranách) a v 10–14 procentech. případy nelze vysvětlit jako příčinu neplodnosti.
Plodnost ženy s věkem klesá, protože s časem dochází k stále více cyklům anovulace. Na druhé straně se u mužů stav spermatu zhoršuje (uvádí WHO). V ejakulátu je stále méně spermií a navíc jsou méně kvalitní, méně mobilní, životaschopné a mají poruchy struktury.
Příčiny neplodnosti
Na tu ženu
- poruchy ovulace nebo anovulace (včetně syndromu polycystických vaječníků a dalších endokrinních poruch),
- obstrukce vejcovodů,
- endometrióza,
- vrozené nebo získané vady reprodukčního orgánu (např. nitroděložní adheze, myomy),
- imunologické poruchy (včetně hlenu nepřátelského ke spermiím, přítomnosti protilátek bránících oplodnění a implantaci embrya),
- embryo nepřátelské endometrium,
- užívání léků, které narušují menstruační cyklus.
Na toho muže
- křečové žíly spermatické šňůry,
- reprodukční a systémové infekce (např. příušnice u chlapců),
- kryptorchismus (nedostatek varlat v šourku),
- torze varlat kolem spermatické šňůry,
- poranění varlat, přehřátí šourku,
- obstrukce cesty výstupu spermií,
- hormonální poruchy,
- retrográdní ejakulace (sperma cestuje do močového měchýře)
- chemoterapie a radioterapie, užívání určitých léků,
- vliv prostředí (např. kontakt s těžkými kovy).
Sekundární neplodnost
Žena, která již porodila, může mít potíže s opětovným otěhotněním. Je tomu tak například proto, že:
- ona je starší;
- poporodní zánět nebo chirurgické zákroky způsobily adheze v reprodukčním orgánu;
- po porodu, doprovázeném silným krvácením, byla narušena hormonální rovnováha;
- počet spermií se snížil a kvalita spermií mého manžela se snížila (protože má škodlivou práci).
Může se také stát, že první dítě bylo prostě pár - oba mají genetickou vadu, která znemožňuje udržení těhotenství, ale projevuje se u 25 procent. potomka a ve svém prvním těhotenství o sobě možná nedala vědět. Genetické problémy lze předpokládat také v případě, že žena měla své první dítě a poté několikrát po sobě potratila.
Příčiny neplodnosti mohou být zdánlivě malicherné
Zřídka, ale stane se, že pár nevyjde, protože například nemůže počítat plodné dny, protože dodržuje zásadu abstinence (čím méně se milujeme, tím lepší je kvalita semene?!). Pak stačí věcný rozhovor s lékařem a žena obvykle otěhotní.
Důvodem problémů s koncepcí je také ... psychika. Neustálý stres a deprese - pravděpodobně způsobené opakovanými neúspěšnými pokusy o otěhotnění - narušují sekreci hormonů, které řídí práci vaječníků a varlat. Lékaři odhadují, že psychoterapie má pozitivní účinek asi u 1/3 případů manželské neplodnosti. Pouze 6–15 procent z nich však má takové problémy. páry navštěvující kliniky plodnosti. Zbytek musí být otestován. Je jich spousta, ale nemusíte je vždy procházet všemi.
Diagnóza neplodnosti
Na klinice plodnosti je nejprve vyšetřen muž. Z jednoduchého důvodu - vyžaduje to méně výzkumu. Potenciální táta má test kvality spermatu a v případě potřeby jsou zkontrolovány laboratorní testy krve, hladiny krevních hormonů, ultrazvuk a karyotyp (sada chromozomů). Někdy se také provádí test na přítomnost protilátek, které napadají vaše vlastní spermie. Pokud ve spermatu nejsou žádné spermie, provede se biopsie varlat.
Potenciální matka má více testů a jsou složitější. Začíná to gynekologickým vyšetřením, obecným hodnocením zdravotního stavu a rozborem krve. Kontroluje se, zda žena ovuluje a kdy. Lékař také nařídí zkontrolovat hladinu hormonů v jednotlivé dny cyklu a transvaginální ultrazvuk. Může vás také odkázat na další testy. Hysterosalpingografie je posouzení tvaru dělohy a průchodnosti vejcovodů na základě rentgenového záření. Podobné informace poskytuje hysterosalpingosonografie prováděná pomocí ultrazvuku. Laparoskopie je vyšetření dělohy, vaječníků a vejcovodů pomocí laparoskopu zavedeného do břišní dutiny.
Léčba neplodnosti - inseminace
Pokud tyto testy nevykazují žádné nesrovnalosti, podstoupí partneři tzv postkoitální test. Zahrnuje vyšetření cervikálního hlenu několik hodin po pohlavním styku. Může se ukázat jako překážka spermatu. Pak může pár těžit z nitroděložní inseminace. Indikace pro tuto léčbu jsou také snížené parametry spermií. Používá se také při použití zmrazených spermií od dárce nebo partnera, pokud nelze zjistit příčinu neplodnosti nebo partneři nemohou mít sex, například z důvodu zdravotního postižení.
Podmínkou inseminace je průchodnost vejcovodů. Pár musí také projít bakteriologickými a virologickými testy (HIV, hepatitida B a C, WR).
Před samotným zákrokem musíte dodržet 2- nebo 4denní omezení. Později, když žena ovuluje, její partner po masturbaci dá spermie do sterilní nádoby.
Před inseminací je sperma očištěno a podrobeno speciálnímu ošetření, díky čemuž se zlepšují jeho parametry.
Pomocí speciálního katétru a stříkačky se podávají přímo do dělohy. Odtamtud se spermie dostanou do baňky vejcovodu, kde je oplodněno vajíčko. Šance na první otěhotnění je 5–19 procent.
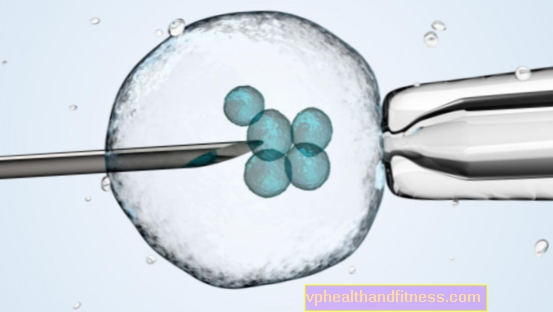
Léčba in vitro a in vitro neplodnosti (IVF)
Tato metoda hnojení se označuje jako „in vitro“, což znamená „ve skle“. Používá se, když žena nemá vejcovody nebo jsou ucpané; když je ovulace narušena a Graafiánské folikuly nevycházejí ze zralých vajíček; v těžkých neléčených případech syndromu polycystických vaječníků nebo endometriózy. IVF se také používá, když má mužské sperma málo pohyblivých spermií a není možné provést nitroděložní inseminaci. Lékaři doporučují tuto techniku také párům, které se na dítě těší již několik let a je těžké určit jeho příčinu.
Nejprve musí žena podstoupit hormonální stimulaci vaječníků - obvykle dostává hormonální injekce. Když jsou vajíčka zralá, lékař provede punkci (punkci speciální jehlou na Graafových váčcích) vstupem do vaginálního vrchlíku. Procedura se provádí pod ultrazvukovou kontrolou, obvykle v celkové anestezii. Vzhledem k tomu, že mnoho vajíček obvykle během hormonální stimulace dozrává, lékař obvykle sbírá několik vajíček najednou. Jdou na speciální výživnou tekutinu. Pak se k nim přidá spermie partnera. Asi po 18 hodinách lékař zkontroluje, zda došlo k oplodnění nebo ne. Nejčastěji od 60 do 80 procent. vajíčka jsou oplodněna spermatem.
48-72 hodin po punkci, kdy jsou embrya rozdělena na 2-8 blastomerů (buněk), jsou podávána přímo do děložní dutiny pomocí katétru. U mladších žen, bez usvědčující anamnézy, lékař vloží 1-2 embrya do dělohy. Starší a ti, kteří selhali v cyklech oplodnění in vitro - 3. Jde o to zvýšit pravděpodobnost implantace embrya do dělohy. Stává se, že všechna embrya přijmou a že se narodí dvojčata (18%) nebo trojčata (4%).
Zbývající embrya jsou zmrazena v kapalném dusíku, který se použije, pokud první pokus in vitro není úspěšný (20–40% úspěšnost).
Díky metodě IVF v USA se každý rok narodí 10 000 dětí. děti, v západní Evropě - přibližně 8 tisíc. Naše první dívka s oplodněním in vitro se narodila v roce 1987 na Institutu porodnictví a ženských nemocí Lékařské univerzity v Białystoku. Od té doby se v Polsku narodilo něco málo přes 2 000 dětí. děti zkumavky.
Léčba neplodnosti - mikromanipulace
Jinými slovy, intracytoplazmatická injekce (ICSI) se používá, když jsou příčinou neplodnosti snížené parametry spermií nebo malý počet nebo sporná kvalita vajíček shromážděných během punkce.
Pokud je ve varlatech zachována produkce spermií, ale sperma chybí (např. Ucpané vas deferens, retrográdní ejakulace do močového měchýře), může být někdy nutné provést biopsii varlat nebo nadvarlete. Dělá se to v celkové anestezii. Někdy je shromážděný materiál dlouhodobě prohledáván v laboratoři, aby se konečně extrahovalo nejlepší spermie (někdy je možné vybrat pouze jednu).
Metoda ICSI spočívá v zavedení jediné spermie do odebraného vajíčka pomocí mikropipety. Zavádí se propíchnutím průhledného pouzdra do cytoplazmy vajíčka. Zbytek je jako v metodě in vitro. Účinnost ICSI se odhaduje na 30-90 procent.
Těhotenství po IVF
Asi dva týdny po zavedení embryí do dělohy by žena měla podstoupit krevní test, aby se zjistilo, zda je těhotná. Toto vyšetření však ne vždy předpovídá normální vývoj těhotenství. Aby se zvýšila šance na implantaci embryí a správný průběh těhotenství, musí žena dostávat podpůrné léky ještě před podáním embryí a první tři měsíce po početí.
Těhotné ženy, které podstoupí umělé početí, nejčastěji rodí včas. Někdy, zejména s tzv vícečetné těhotenství, které porodí dříve. Někteří se rozhodnou pro císařský řez.
Semenné banky
Když muž neprodukuje spermie nebo není schopen oplodnit vajíčko (ani během mikromanipulace) nebo je nositelem genetické vady, která způsobuje například neplodnost nebo potrat u partnera, nebo pokud existuje vysoká pravděpodobnost přenosu vady na potomka - pár může mít prospěch z sperma uložené ve speciální bance (v Polsku jsou tři).
Dárci spermií musí být ve věku do 35 let, nepoužívat stimulanty (cigarety, alkohol, drogy), mít vlastní děti, být zdraví, mít alespoň střední vzdělání a pěkný vzhled. Je podroben komplexním testům (včetně pohlavně přenosných chorob).
Varování!
- Po potratu by pár měl počkat tři až šest měsíců, než se pokusí znovu otěhotnět. Ženské tělo musí mít čas na zotavení.
- Pár, který již má děti z cyklu oplodnění in vitro, se může vzdát zbytku zmrazených embryí a darovat je jinému neplodnému páru.
Kolik stojí léčba neplodnosti?
Ve státních klinikách
- Inseminace - 400 PLN + léky
- oplodnění in vitro
- 1 cyklus: 2,5-3,5 tisíce PLN + léky (2–3 tisíce PLN)
- intracytoplazmatická injekce
- 1 cyklus: 3-4 tisíce PLN + léky (2–3 tisíce PLN)
Na soukromých klinikách
- inseminace - 700-900 PLN
- oplodnění in vitro
- 1 cyklus: 4,5-6,5 tisíce PLN
- intracytoplazmatická injekce
- 1 cyklus: 5,5-7,5 tisíce PLN
"Zdrowie"


















-kiedy-go-wykona-jak-przebiega.jpg)