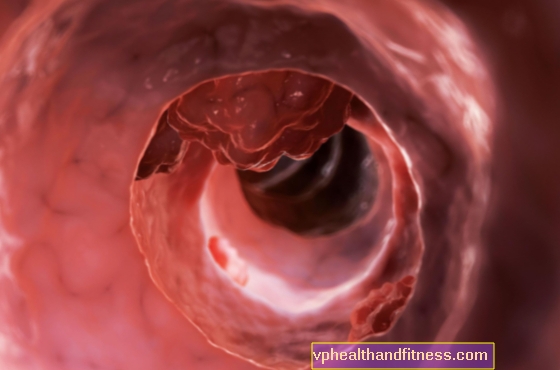
Kolorektální karcinom je primární maligní novotvar pocházející z výstelky výstelky tlustého střeva. Je to jeden z nejčastějších maligních novotvarů. Kolorektální rakoviny zahrnují rakovinu tlustého střeva, rakovinu tlustého střeva a konečníku. Jaké jsou příznaky rakoviny tlustého střeva a jak s ní zacházet?
Kolorektální karcinom je podle údajů Světové zdravotnické organizace druhým nejčastějším maligním novotvarem vyskytujícím se u žen a třetím u mužů. Kolorektální karcinom představuje 10% všech lidských malignit a jeho úmrtnost se odhaduje na přibližně 690 000 úmrtí ročně, což je 8% všech úmrtí na rakovinu.
Nejčastěji tato rakovina postihuje lidi starší 40 let, s výjimkou geneticky podmíněných novotvarů, pak se nemoc může objevit v mladším věku. Histologicky je nejčastějším (80%) adenokarcinomem kolorektální karcinom.
Obsah
- Rakovina tlustého střeva - příčiny
- Kolorektální karcinom - rizikové faktory
- Rakovina tlustého střeva - příznaky
- Kolorektální karcinom - diagnóza
- Kolorektální karcinom - léčba
- Rakovina tlustého střeva - prognóza
- Rakovina tlustého střeva - prevence
Rakovina tlustého střeva - příčiny
Příčiny kolorektálního karcinomu nejsou plně objasněny. Vývoj rakoviny je výsledkem dlouhodobého vystavení rizikovým faktorům, jak environmentálním, tak genetickým.
Tato expozice vede k nerovnováze buněčné rovnováhy, v důsledku čehož vzniká mnoho typů mutací, které vedou k deaktivaci genů, které inhibují růst nádorů, nebo ke zvýšení genů podporujících její vývoj.
K rozvoji kolorektálního karcinomu existují dvě cesty:
- adenom - rakovina, u které je pozorována progrese změn z benigního kolorektálního adenomu na invazivní rakovinu. Proces vývoje nádoru se zde objevuje v době výskytu mutace v APC inhibičním genu, která vede k následným mutacím genů inhibujících růst nádoru, což vede k nestabilitě chromozomů a následně k rozvoji rakoviny tlustého střeva.
- takzvaný „Zoubkované změny“, jejichž podstatou je mutace vedoucí k inhibici opravných genů a v další fázi k aktivaci onkogenů, tj. Látek způsobujících vývoj rakoviny.
Proto nejdůležitější roli ve vývoji rakoviny tlustého střeva a konečníku hraje dlouhodobé vystavení rizikovým faktorům, které podporují rozvoj rakoviny. Tyto faktory lze rozdělit na faktory životního prostředí, faktory závislé na člověku a genetické faktory, a proto je člověk nemůže změnit.
Přečtěte si také: Rakovina a geny. Dědičné novotvary. Zkontrolujte, zda vám nehrozí riziko
Poslechněte si, jaké jsou příčiny, příznaky a léčba rakoviny tlustého střeva. Toto je materiál z cyklu LISTENING GOOD. Podcasty s tipy.Chcete-li zobrazit toto video, povolte JavaScript a zvažte upgrade na webový prohlížeč, který podporuje video
Kolorektální karcinom - rizikové faktory
Nevhodný životní styl vede ke vzniku kolorektálního karcinomu. Rizikové faktory pro vznik kolorektálního karcinomu jsou následující:
- Klíčovým faktorem ve vývoji rakoviny tlustého střeva je nesprávná strava. Předpokládá se, že špatná strava je zodpovědná až za 70% případů kolorektálního karcinomu. Předpokládá se, že lidé, kteří jedí příliš mnoho červeného masa, zejména smaženého, a nasycených tuků, jsou zvláště vystaveni riziku vzniku kolorektálního karcinomu.
Nedostatečná konzumace zeleniny a ovoce také podporuje rozvoj rakoviny tlustého střeva.Až donedávna se věřilo, že konzumace velkého množství vlákniny a omega-3 mastných kyselin snižuje riziko rakoviny, ale nyní se předpokládá, že tyto složky nemají ochranný účinek na rozvoj onemocnění. - Důležitým rizikovým faktorem je také konzumace alkoholu. Bylo prokázáno, že lidé, kteří konzumují více než 45 g ethanolu denně, mají 1,4krát vyšší riziko vzniku onemocnění. Lidé, kteří konzumují méně alkoholu, jsou také vystaveni zvýšenému riziku.
- Obezita a nadváha jsou velkým rizikovým faktorem pro vznik kolorektálního karcinomu. Předpokládá se, že BMI nad 30 zvyšuje toto riziko dvakrát. Nadváha a obezita jsou spojeny s 11% případů kolorektálního karcinomu a u 25–33% pacientů s kolorektálním karcinomem jsou spojeny modifikovatelné rizikové faktory: obezita a fyzická nečinnost.
- Nedostatek fyzické aktivity, a to i při absenci nadváhy, je také predisponujícím faktorem pro vznik rakoviny. Fyzická aktivita snižuje riziko vzniku rakoviny snížením inzulínové rezistence, zrychlením metabolismu a zrychlením peristaltiky střev.
- Posledním modifikovatelným rizikovým faktorem je kouření. Kouření cigaret zvyšuje riziko vzniku rakoviny tlustého střeva 1,25krát a také zvyšuje riziko úmrtí na toto onemocnění. Riziko se zvyšuje s počtem vykouřených cigaret a roky závislosti. Riziko neklesne na nulu až 30 let po ukončení kouření.
Některá onemocnění také předurčují k rozvoji kolorektálního karcinomu. Patří jim:
- cukrovka
- zánětlivá onemocnění střev
- akromegalie
OK. 20% kolorektálních karcinomů se vyskytuje v rodinách, z nichž přibližně 2–3% jsou způsobeny syndromy se zvýšenou predispozicí k rozvoji rakoviny, zahrnují:
- Lynchův syndrom - je převážně dědičný genetický syndrom, který zvyšuje riziko nejen kolorektálního karcinomu, ale také rakoviny endometria, rakoviny ledvin, rakoviny kůže a rakoviny žlučovodů. Riziko vzniku kolorektálního karcinomu se u tohoto syndromu zvyšuje o 80%. Rakovina se u tohoto syndromu obvykle vyskytuje častěji než u běžné populace ve věku kolem 40 let
- familiární kolorektální karcinom typu X - U syndromu neexistuje žádné zvýšené riziko jiných novotvarů než kolorektálního karcinomu, objevuje se také o něco později než u Lynchova syndromu
- Familiární adenomatózní polypóza (FAP) - toto onemocnění se projevuje přítomností více adenomů v lumen tlustého střeva, které předisponují k rozvoji kolorektálního karcinomu. Riziko vzniku rakoviny u tohoto onemocnění se blíží 100%. Syndrom FAP také předisponuje k rozvoji dalších maligních a benigních novotvarů
- Peutz-Jeghersův syndrom - je syndrom zvýšené predispozice k vývoji novotvarů, charakterizovaný přítomností polypů v gastrointestinálním traktu. Riziko vzniku kolorektálního karcinomu u tohoto syndromu ve věku 40 let je přibližně 3%
Rakovina tlustého střeva - příznaky
Průběh kolorektálního karcinomu může být po mnoho let bez příznaků. Příznaky jsou důsledkem infiltrace nádoru do sousedních struktur, růstu nádoru v lumen střeva a přítomnosti vzdálených metastáz.
Mezi příznaky kolorektálního karcinomu patří: gastrointestinální krvácení (zejména krev ve stolici), bolesti břicha, změna střevního rytmu se střídavým průjmem a zácpou, pocit neúplného pohybu střev a zúžení stolice (tzv. „Stolice ve tvaru tužky“), neúmyslný úbytek hmotnosti .
Růst nádoru do lumen střeva může jeho lumen uzavřít a v důsledku toho může dojít k mechanické obstrukci střev a okultnímu krvácení z dolního zažívacího traktu k anémii.
Přečtěte si: Krvácení z gastrointestinálního traktu
Kolorektální karcinom - diagnóza
Základní vyšetření k diagnostice kolorektálního karcinomu je kolonoskopie. Toto vyšetření vám umožňuje vidět lumen střeva a odebírat vzorky pro histopatologická vyšetření, na jejichž základě se stanoví konečná diagnóza.
Během kolonoskopie lze navíc odstranit předrakovinové změny. Běžný ultrazvuk a počítačová tomografie se také běžně provádějí při hledání metastáz do vzdálených orgánů.
V případě kolorektálního karcinomu se také provádějí další testy - v morfologii je často patrná anémie způsobená okultním gastrointestinálním krvácením, nejčastějším je také pozitivní test na skrytou krev ve stolici.
U kolorektálního karcinomu existuje nespecifický nádorový marker, který je testován v krvi pacienta - je to karcinoembryonální antigen (CEA). Není však relevantní pro diagnostiku rakoviny tlustého střeva a konečníku, ale používá se ke sledování účinnosti léčby a výskytu relapsů po léčbě.
Kolorektální karcinom - léčba
Nejdůležitějším faktorem při výběru metody a léčebného plánu je hodnocení postupu onemocnění, přítomnost vzdálených metastáz a struktury infiltrující nádor přiléhající k tlustému střevu, které nelze chirurgicky odstranit.
Primární metodou léčby je odstranění nádoru tlustého střeva spolu s přilehlými lymfatickými uzlinami. V některých stádiích kolorektálního karcinomu se ke snížení hmotnosti nádoru používá předoperační léčba, jako je radiační terapie nebo chemoterapie, což usnadňuje operaci.
V případě kolorektálního karcinomu vyskytujícího se v konečníku taková léčba umožňuje odstranění nádoru při zachování análního svěrače, což významně ovlivňuje kvalitu života pacienta po operaci. Chirurgická léčba může také zahrnovat odstranění jaterních nebo plicních metastáz.
Přídavná léčba zahrnuje radiační terapii a chemoterapii nebo kombinovanou metodu. Volba léčby závisí hlavně na umístění nádoru.
V případě nádoru v tlustém střevě se používá chemoterapie, pokud je stav pacienta dobrý, používá se v případě metastáz do lymfatických uzlin a při riziku pooperačních komplikací.
V případě rakoviny konečníku se nejčastěji používá radiochemoterapie, v případě nepříznivých prognostických faktorů nebo pokud nebyla před operací použita radioterapie.
V případě neoperovatelných nádorů se používá chemoterapie, destrukce nádorové tkáně laserovou metodou a rozšíření zúžení lumen střeva implantací stentů rozšiřujících jeho lumen.
Rakovina tlustého střeva - prognóza
Přežití pacientů s kolorektálním karcinomem silně závisí na klinickém stadiu. Míra pětiletého přežití u kolorektálního karcinomu je přibližně 65–70%.
Prognóza závisí na hloubce infiltrace nádoru, jeho umístění, postižení regionálních lymfatických uzlin, přítomnosti metastáz a stadiu onemocnění.
Klíčovou prognózou je hloubka invaze hluboko do stěny tlustého střeva. S hloubkou infiltrace stěny orgánu se zvyšuje riziko recidivy po radikální léčbě, postižení lymfatických uzlin a přítomnost vzdálených metastáz. Samotná velikost nádoru není prognostická.
Poloha je také prognostický faktor - příznivým prognostickým faktorem je poloha v tlustém střevě.
Rakovina tlustého střeva - prevence
Prevence rakoviny tlustého střeva zahrnuje úpravy životního stylu a eliminaci ovlivnitelných rizikových faktorů - přestat pít alkohol a kouřit a zahrnout do stravy zeleninu a ovoce.
Přečtěte si: Kolik zeleniny a ovoce můžete sníst za jeden den?
Screeningové testy jsou také velmi důležité. Takové testy zahrnují kolonoskopii, která umožňuje posouzení lumen střeva a identifikaci a možné odstranění neškodných prekancerózních lézí, jako jsou adenomatózní polypy.
U každé osoby nad 50 let se doporučuje provést profylaktickou kolonoskopii a toto vyšetření opakovat každých 10 let. Toto vyšetření je zahrnuto do programu prevence rakoviny tlustého střeva a konečníku a je zdarma pro osoby starší 50 let.
U pacientů se syndromy, které predisponují k rakovině, se doporučuje provádět kolonoskopii každý rok od 10 do 12 let.
Kolorektální karcinom je jedním z nejběžnějších typů rakoviny. Jeden by měl věnovat pozornost upravitelným rizikovým faktorům pro vývoj rakoviny a pokusit se je eliminovat. Zdravá strava, zákaz kouření a cvičení mohou výrazně snížit riziko vzniku rakoviny tlustého střeva.
Provádění preventivních prohlídek po 50. roce života může umožnit včasnou diagnostiku rakoviny nebo jiného než nebezpečného prekancerózního stavu a zavedení vhodné léčby umožňuje vyléčení.
V případě alarmujících příznaků, jako je neúmyslná ztráta hmotnosti nebo krvácení z dolního gastrointestinálního traktu, kontaktujte svého lékaře a proveďte kolonoskopii, která umožní diagnostiku a léčbu.
Přečtěte si také:
- Anální rakovina - příčiny, příznaky a léčba anální rakoviny
- Rakovina tlustého střeva: příčiny, příznaky, léčba
- Rakovina konečníku: příčiny, příznaky, léčba
Přečtěte si více článků od tohoto autora